In der KardioPrax werden alle Formen der angeborenen und erworbenen Herzrhythmusstörungen (wie z.B. Vorhofflimmern) behandelt.
Elektrophysiologische Untersuchung und Hochfrequenzstromkatheterablation
Bei der elektrophysiologischen Untersuchung wird ein intrakardiales EKG (EKG im Herzen) mit Hilfe von Kathetern, die unter Röntgenkontrolle über die Vene zum Herzen vorgebracht werden, registriert. Der Erregungsablauf im Herzen kann so genau analysiert werden. Über die Katheter können Rhythmusstörungen, die im Alltag als Herzrasen oder Stolpern bemerkt werden, ausgelöst werden. Es kann so mit Hilfe spezieller Computer der Ursprungsort und Mechanismus der verschiedenen Rhythmusstörungen identifiziert werden.
Neben der konventionellen Katheterablation (AV-Knoten-Reentry-Tachykardie, WPW-Syndrom, Vorhofflattern) steht auch ein spezielles elektroanatomisches Mappingsystem (CARTO, NavX ) zur Verfügung, mit dem mittels Computeranalyse die Erregung farbkodiert und dreidimensional abgebildet werden kann, um auch komplexe Rhythmusstörungen (vor allem Vorhofflimmern, atypisches Vorhofflattern, ektope atriale Tachykardien und ventrikuläre Tachykardien) erfolgreich und risikoarm abladieren zu können. Zur besseren anatomischen Orientierung werden bei der Ablation von Vorhofflimmern zuvor erstellte Kardio-MRT oder Kardio-CT Bilder des linken Vorhofs in das elektroanatomische Map integriert.
Für komplexere Eingriffe, wie die Ablation von Vorhofflimmern, stehen uns durch die Kooperation mit dem SANA Klinikum in Remscheid modernste Techniken, wie ein elektroanatomisches Mappingsystem (CARTO 3, NavX Ensite Velocity)) mit Integration von Kardio-MRT oder Kardio-CT Bildern, zur Verfügung.
Im Folgenden stellen wir einige von unserem Praxiszentrum angebotene Untersuchungen und Therapien vor.
Die AV-Knoten-Reentry-Tachykardie (AVNRT) stellt mit ca. 50-60% die häufigste diagnostizierte paroxysmale supraventrikuläre Rhythmusstörung (SVT) dar. Die Patienten berichten über ein plötzlich auftretendes, zum Teil sehr schnelles Herzrasen welches Minuten bis zu mehreren Stunden andauern und auch in Form von Palpitationen, Luftnot, Schwindel, Brustschmerz bis hin zu Kollaps-/Ohnmachtsattacken verspürt werden kann. Eine Terminierung durch Manöver wie „kaltes Wasser trinken“, Pressen ist möglich.
Pathophysiologisch ist diese Herzrhythmusstörung durch zusätzliche Leitungseigenschaften mit zwei oder auch mehreren anatomisch voneinander getrennten Strukturen gekennzeichnet, deren gemeinsame Endstrecke der sog. AV-Knoten (Reizleitungsunterzentrum) ist. Die sichere Diagnose erfolgt durch eine elektrophysiologische Untersuchung. Eine medikamentöse Therapie kann das Auftreten dieser Rhythmusstörung nicht verhindern. Die Katheterablation mit einer aktuellen kurativen Erfolgsrate von 95-98% hat das alte medikamentöse Therapieregime bei symptomatischer AVNRT nahezu vollkommen abgelöst. Die Komplikationsrate dieses Verfahrens liegt bei unter 1%.
Das Wolff-Parkinson-White-Syndrom wird bei 25% aller Patienten mit einer gelegentlich auftretenden supraventrikulären Rhythmusstörung diagnostiziert. Anatomische Grundvoraussetzung ist eine angeborene zusätzliche muskuläre Verbindung zwischen Vor- und Hauptkammer außerhalb des physiologischen Reizleitungssystem. Das WPW-Syndrom ist im Oberflächen-EKG durch eine Präexzitation (vorzeitige Erregung der Herzkammer) in Verbindung mit paroxysmalem, symptomatischem Herzrasen definiert.
Es tritt häufig bereits in jungen Jahren auf (Kleinkind- Jugendalter). 20-30% der Patienten mit symptomatischem WPW-Syndrom neigen zu Vorhofflimmern, welches bei gleichzeitigem Auftreten vital bedrohlich sein kann.
Die Katheterablation stellt heutzutage bei symptomatischen Patienten die Therapie der Wahl dar. Die Erfolgsraten liegen bei 95-98%, die Komplikationsraten bei unter 1%. Eine prophylaktische Ablation sollte bei den Patienten erfolgen, die eine kardiale Grunderkrankung mit dem Risiko des Auftretens von Vorhofflimmern haben und bei denen in der EPU eine vital bedrohliche Überleitungszeit über das akzessorische Bündel nachgewiesen wurde.
Bei einem Vorhofflattern unterscheidet man das typische vom atypischen Vorhofflattern. Das typische Vorhofflattern entspringt in der Regel dem rechten Vorhof und weist einen klar definierten anatomischen Reentry durch den rechten Vorhof auf. Das atypische Vorhofflattern kann im rechten Vorhof (Narbenreentry nach Herz-OP) oder aber auch im linken Vorhof entstehen.
Je nach Leitungseigenschaft des AV-Knotens (physiologisches Reizleitungssystem) kann eine 2-3, oder auch 4:1 Überleitung beschrieben werden.
Die Akuttherapie des typischen Vorhofflatterns stellt eine medikamentöse dar. Als kurative Therapie gilt heute die Katheterablation mit einer Erfolgsrate von 95%.
Durch Einführung dreidimensionaler Mappingverfahren ist eine Identifikation des Reentrykreises von atypischem Vorhofflattern sehr viel einfacher, und die Erfolgsraten der HF-Strom-Ablation dieser Rhythmusstörung sind auf >90% angestiegen.
Die ektope atriale Tachykardie stellt eine eher seltene Vorhoftachykardie dar, welche auf dem Boden einer „falschen Zündkerze“ (gesteigerten Automatie) oder auf einem Mikroreentry beruht. Typisches Charakteristikum ist ein langsamer Beginn und ein langsames Ende. Prädilektionsstellen finden sich in beiden Vorhöfen (rechts häufiger als links).
Seit Einführung der dreidimensionalen Mappingverfahren rückt die medikamentöse Therapie immer mehr in den Hintergrund. Bei Patienten mit Tachykardien rechtsatrialen Ursprungs wird primär eine katheterablative Therapie bevorzugt, die Erfolgsraten liegen hier bei >90%. Bei linksatrialem Ursprung wird zunächst ein medikamentöser Ansatz angestrebt, da die Katheterablation durch die notwendige transseptale Punktion etwas komplexer ist. Auch hier werden Erfolgsraten von 90% erreicht.
Vorhofflimmern stellt die häufigste im klinischen Alltag vorkommende Herzrhythmusstörung dar. In Deutschland sind mehr als eine Million Einwohner von Vorhofflimmern betroffen. Man unterscheidet drei Formen:
- Paroxysmales (anfallartiges) Vorhofflimmern: Dauer von Sekunden über Stunden bis maximal 7 Tage mit spontaner Terminierung.
- Persistierendes Vorhofflimmern: Länger als 7 Tage anhaltend oder frühere Terminierung nur durch Medikamente oder Elektroschock.
- Langanhaltend persistierendes Vorhofflimmern: Kontinuierliches, länger als ein Jahr anhaltendes Vorhofflimmern; Terminierung in Sinusrhythmus möglich.
- Permanentes Vorhofflimmern: Das Vorhofflimmern ist durch eine medikamentöse oder elektrische Kardioversion nicht, oder nicht sinnvoll, terminierbar.
Entstehungsort ist häufig der linke Vorhof und hier insbesondere die Mündungen der Lungenvenen.
Die Klinik reicht von Asymptomatik, über Herzklopfen bis hin zu Angina pectoris, Luftnot, Kollaps; Komplikationen können thrombembolische Ereignisse (Schlaganfall, andere Organinfarkte) sowie eine konsekutive Herzschwäche durch andauernd zu schnellen Pulsschlag sein.
Die Therapie basiert derzeit auf drei Ansätzen:
- Med. Frequenz- oder Rhythmuskontrolle
- Prävention von Thrombembolien (Marcumartherapie)
- Nicht pharmakologische Therapie
Durch die Einführung hochtechnisierter dreidimensionaler Mappingverfahren ist die nicht pharmakologische Therapie (HF-Strom-Ablation) seit Anfang 2000 bei Patienten mit therapierefraktärem, anfallartigem Vorhofflimmern eine sinnvolle Alternative geworden. Im Sommer 2006 wurde dieses Verfahren in die amerikanischen und europäischen kardiologischen Leitlinien aufgenommen. Durch transseptale Punktion des Vorhofseptums erfolgt der Zugang zum linken Vorhof. Unter Verwendung eines elektroanatomischen Mappingsystems (CARTO 3 , NavX Ensity Velocity) werden mittels Hochfrequenzstromablation zirkumferentielle Läsionen um die rechten und linken Lungenvenen gezogen. Hierdurch werden die auslösenden Foci des Vorhofflimmerns vom Vorhof elektrisch isoliert.
(siehe Abbildung )
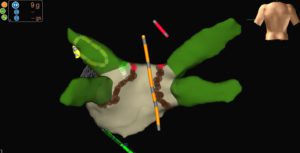
Um die anatomische Orientierung und Effektivität zu erhöhen werden zuvor erstellte Kardio-MRT oder Kardio-CT Bilder in das elektroanatomische MAP des linken Vorhofs integriert.
Alternative Energieformen sind die Kryoablation (Kälte-) und die Lasertechnologie. Die Kryoablation ist etabliert und stellt eine alternative Form der Katheterablation, insbesondere von Vorhofflimmern dar. Die Lasertechnologie befindet sich derzeit noch in der klinische experimentellen Phase.
(Bild mit freundlicher Genehmigung der Fa Medtronik)
Die Erfolgsraten der Katheterablation von Vorhofflimmern schwanken, je nach Grunderkrankung und anatomischen Gegebenheiten des linken Vorhofs und seiner angrenzenden Strukturen, zwischen 75-80%. Die Komplikationsraten liegen zwischen 0,6 – 4%.
Wir haben eine elektrophysiologische Ambulanz eingerichtet, in der wir u.a. Patienten mit Vorhofflimmern versorgen und sowohl vor, als auch nach einer HF-Stromablation engmaschig betreuen.
Ventrikuläre Tachykardien sind Tachykardien > 120/min mit breitem QRS-Komplex (>120ms), deren Ursprung im Muskel der rechten oder linken Kammer auftreten.
Entstehungsmechanismen sind kreisende Erregungsabläufe, v.a. bei Patienten mit erlittenem Herzinfarkt und entsprechender Narbe, gesteigerter Automatie (ektope Schrittmacher oder sekundäre Schrittmacherzentren in der Kammermuskulatur haben höhere Entladungsfrequenz als der Sinusknoten) und getriggerter Aktivität.

Die Klinik variiert je nach kardialer Grunderkrankung zwischen Schwindel, Kollaps Ohnmacht, Angina pectoris, Luftnot und Herzrasen oder Palpitationen.
Häufig reicht schon ein EKG zur sicheren Diagnose aus. Gelegentlich ist auch eine invasive elektrophysiologische Untersuchung zur Differenzialdiagnostik notwendig.
Patienten mit anhaltenden ventrikulären Tachykardien und struktureller Herzerkrankung weisen in der Regel ein erhöhtes Risiko für einen plötzlichen Herztod auf, sodass hier die Indikation zur ICD-Implantation gestellt werden sollte.
Patienten mit angeborenen Kammer-Tachykardien ohne wesentliche strukturelle Herzerkrankung sollten primär einer Katheterablation zugeführt werden.
Auch hier stellen die dreidimensionalen Mappingsysteme eine enorme Hilfestellung im Aufsuchen von auslösenden Foci oder auch Identifikation eines ursächlichen Muskel-Narbenareales dar.
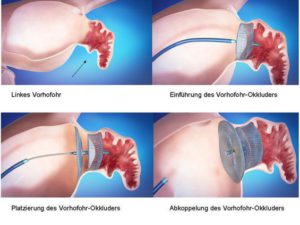
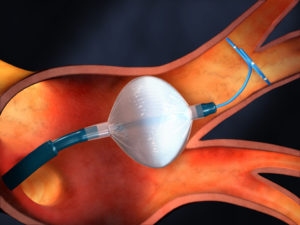
Bei Patienten mit Vorhofflimmern entwickelt sich leider häufig im linken Vorhof ein Blutgerinnsel (Thrombus), das durch Embolisation in den Systemkreislauf periphere Gefäße verschließen und schlimmstenfalls zu einem Schlaganfall führen kann. Über 90 % dieser Blutgerinnsel treten im linken Vorhofohr auf.
Die Standardbehandlung zur Prävention von thrombembolischen bei chronischem Vorhofflimmern besteht nach den Leitlinien in einer dauerhaften oralen Antikoagulation. Allerdings vertragen viele Menschen diese aggressive Blutverdünnungsbehandlung über lange Zeit nicht sehr gut; es kommt zu Blutungskomplikationen wie Magenblutungen, Hirnblutungen, und flächenhaften Einblutungen in Haut oder Muskulatur. In diesen Fällen kann die orale Antikoagulation nicht weiter fortgesetzt werden.
Als Alternative zur Blutverdünnungsbehandlung hat sich in den letzten Jahren der kathetergestützte Verschluss des linken Vorhofohrs etabliert. In großen multizentrischen Studien konnte nachgewiesen werden, dass der interventionelle LAA-Verschluss langfristig, im Vergleich zu Marcumar bei gleich niedriger Schlaganfallrate, zu weniger Blutungskomplikationen führt und hinsichtlich der Überlebensrate dem Marcumar sogar überlegen ist.